Odontología general en Yaiza, Playa Blanca
Odontología
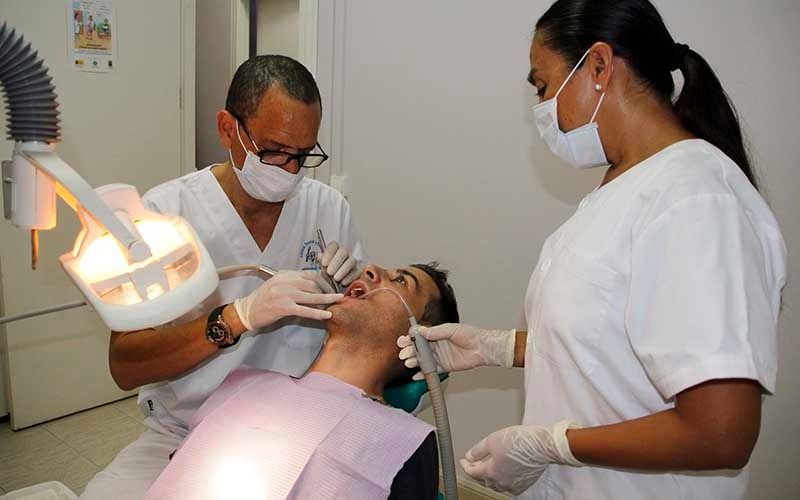
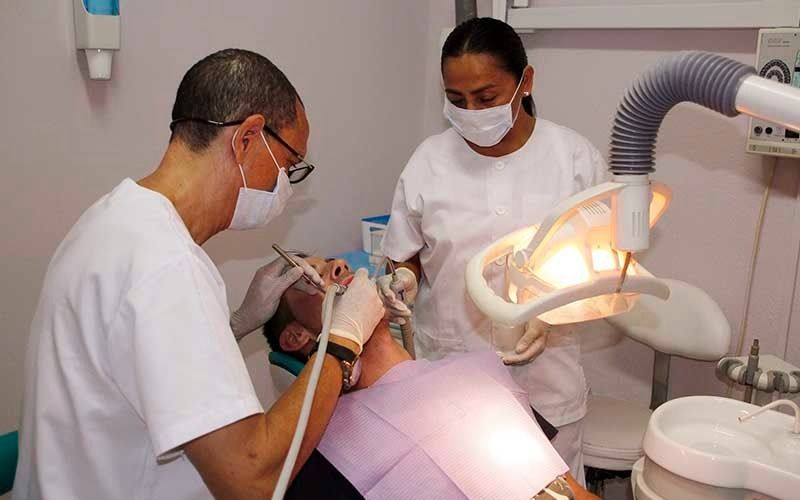
En la Clínica Dental y Estética Endodent somos especialistas en el trato de su salud bucodental. Ofrecemos distintos servicios de odontología general y especializada para poder cubrir todas sus necesidades. También llevamos a cabo tratamientos de estética, como masajes o tratamientos faciales. Puede encontrarnos en Yaiza, Playa Blanca o contactar con nosotros a través de esta misma página web.
Ortodoncia
Es la rama de la odontología que pretende restaurar las alteraciones del desarrollo, la forma de las arcadas y la morfología, malposición y funcionamiento de la boca y la cara. También busca restablecer la estética de la sonrisa, la salud de la boca y un buen funcionamiento de la masticación.
Oclusión
Es un sistema integrado con unidades funcionales que abarca músculos de la masticación y el cuello, articulaciones y dientes. Puesto que se refiere a las relaciones de contacto de los dientes, para solucionar las posibles complicaciones o recidivas tras una ortodoncia se requiere que esa misma oclusión sea mucho más amplia y compleja que la utilizada para el montaje de dientes protésicos.
Maloclusión
Se refiere a la dificultad o imposibilidad de que lo dientes superiores e inferiores encajen de forma correcta, provocando malposiciones dentarias. Normalmente, las maloclusiones son de origen dentario, siendo las más frecuentes el apiñamiento y el diastema.
La maloclusión puede deberse a numerosos factores como las causas hereditarias, los defectos congénitos o, incluso, los hábitos adquiridos en la primera etapa de vida. Las maloclusiones se clasifican en:
• Clase I: Es la ideal porque la relación molar es la correcta, pero puede existir apiñamiento.
• Clase II: La relación molar es la correcta, ya que la arcada superior esta adelantada con respecto a la arcada inferior y produce un resalte aumentado.
• Clase III: La relación molar es incorrecta, ya que la arcada inferior se encuentra adelantada con respecto a la arcada superior (por causa esquelética o dentaria) y se produce un resalte invertido.
Si tenemos en cuenta la maloclusión en plano vertical, podemos extraer diversos tipos de mordida:
• Mordida abierta: es una maloclusión donde los dientes superiores no cubre los inferiores, es decir, las arcadas en la parte anterior no logran unirse. Las causas pueden ser factores hereditarios o hábitos adquiridos como la posición de la lengua, morder un lápiz o las uñas, o chuparse el dedo.
• Mordida cruzada: los dientes inferiores se superponen sobre los superiores. Puede producirse tanto en dientes anteriores como en posteriores. En el caso de los anteriores, hace que la barbilla sobresalga.
• Mordida profunda: en este caso, la dimensión de los márgenes en los bordes de los dientes anteriores es excesiva.
Estudio ortodóntico
Antes de realizar un tratamiento personalizado, se realizan una serie de estudios que son necesarios para poder establecer dicho tratamiento según las conclusiones obtenidas y las características propias de cada persona. Este estudio está constituido por las siguientes pruebas diagnosticas:
• Ortopantomografia: se trata de una radiografía panorámica de la boca.
• Radiografía Lateral de Cráneo: con ella se realizan la cefalometría, así como las mediciones dentarias y óseas.
• Fotografías Extraorales: para realizar el análisis de la simetría facial.
• Fotografías Intraorales: para valorar el apiñamiento y mal posiciones dentarias.
Tras analizar las pruebas se decide el plan del tratamiento en el que se determinan la necesidad de extracciones dentarias por apiñamiento severo, el uso de stripping para ganar espacio en apiñamiento moderado y la necesidad de llevar lo dientes hacia atrás o hacia delante, según los requerimientos faciales y dentarios. Por último, se planifica cómo se va a realizar la corrección de la mordida.
¿Qué ortodoncia es mejor? Existen dos tipos de ortodoncia: la fija y la removible. La primera utiliza alambre para mover y alinear los dientes, es decir, los conocidos brackets, que no se pueden quitar hasta que no finalice el tratamiento y pueden ser de metal, cerámica o zafiro. Los brackets metálicos son de acero inoxidable de alta calidad y más eficaces para casos complejos, así como más económicos.
Por el contrario, los brackets de porcelana o zafiro son más estéticos, ya que los de porcelana tienen un color blanco opaco y los de zafiros son traslucidos o semitransparentes. En cuanto a la ortodoncia removible, se refiere a aquellos aparatos que se pueden poner y quitar, como el disyuntor, el Lip-Bumper, el Quad Helix, el Bionator o el Hawley, entre otros.
Invisalign
Es un sistema de ortodoncia invisible que consiste en una serie de alineadores removibles que se cambian cada dos semanas por un nuevo juego. Cada alineador es ligeramente diferente al anterior, para que los dientes se vayan moviendo poco a poco hasta alcanzar la posición deseada.
Su principal ventaja es que no solo son transparentes, sino que además son removibles y se pueden quitar siempre que se desee. También resultan mucho más cómodos de llevar, no producen yagas ni heridas y acortan las visitas al dentista.
No existe una edad específica para iniciar un tratamiento de ortodoncia, pero es recomendable realizar una evaluación previa de la cavidad bucal del niño a los seis años, que es cuando salen los primero molares permanentes, o cuando se ha experimentado un crecimiento óseo importante que permita el diagnostico de algún problema dental. Así se podrá determinar la necesidad de aplicación de un tratamiento de ortodoncia.
Férula TAP
Se trata de una férula de material plástico biocompatible no invasiva. Su función es modificar la posición de la mandíbula y de la lengua para aumentar el paso del aire a través de la faringe y así evitar el ronquido y la apnea durante el sueño.
Cirugía oral
La cirugía oral es un procedimiento quirúrgico odontológico que se utiliza para resolver algunos problemas de la cavidad bucal, como las extracciones de piezas dentarias, la plastia de frenillos, la extirpación de quistes, los implantes y la cirugía preprotésica, fundamentalmente. Las pautas previas a una intervención quirúrgica son las siguientes:
• Revisión de la historia clínica, es decir, el documento donde se recoge toda la información del paciente (datos personales, antecedentes, enfermedades, alergias)
• Exploración de la cavidad bucal
• Realización de pruebas complementarias (radiografías periapicales, ortopantomografías, TAC)
• Firma del consentimiento informado, un documento mediante el cual se garantiza que el paciente ha expresado voluntariamente su participación en la intervención quirúrgica después de haber comprendido la información obtenida sobre el tratamiento, así como los objetivos, beneficios, molestias y posibles riesgos.
Tras una cirugía oral, sea del tipo que sea, es recomendable seguir las siguientes indicaciones:
• Mantener reposo el primer día tras la intervención quirúrgica.
• Aplicar bolsas de hielo sobre el rostro durante 15 minutos y después retirarlas 15 minutos para reducir la hinchazón.
• Después de que el sangrado pare, puede ingerir alimentos blandos. Durante el primer y segundo día, haga una dieta líquida o de alimentos blandos, como sopas, yogur, batidos de frutas, licuados y puré.
• Si le recetan antibióticos, debe tomarlos según las indicaciones y asegúrese de terminar el tratamiento.
• Mantenga una buena higiene bucal. No debe enjuagarse durante las primeras 24 horas.
• Después de este periodo, debe hacerlo con delicadeza cuatro veces al día con agua tibia y sal (una cucharadita por vaso). Debe enjuagarse después de cada comida asegurándose de que el agua elimine los restos de alimentos que quedaron alrededor del área de la cirugía.
• En algunos casos se puede recomendar un enjuague con clorhexidina para eliminar las bacterias y mantener limpia su boca.
• Si le han puesto suturas, debe acudir a la clínica pasada una semana para retirarlas.
Al mismo tiempo, existen una serie de contraindicaciones tras una cirugía oral que es muy importante tener en cuenta:
• No hacer esfuerzo físico durante dos o tres días después de la cirugía.
• No masticar alimentos duros o crujientes, como zanahorias o palomitas de maíz, en el área de la cirugía en un periodo de seis a ocho semanas.
• No se cepille los dientes ni use hilo dental en el área de la cirugía hasta que el dentista le aconseje hacerlo.
• Intente no fumar durante el mayor tiempo posible después de la cirugía, por lo menos durante el resto del día. Fumar puede interferir con el proceso de cicatrización y el movimiento de succión puede desplazar los coágulos de sangre que se están formando como parte del proceso de cicatrización.
• Evite tomar alcohol durante 24 horas, ya que puede demorar el proceso de cicatrización.
• No debe ingerir aspirinas (Ácido Acetilsalicílico), ya que se trata de un anticoagulante y puede interferir en el proceso de cicatrización al impedir que se formen coagulos.
También es posible que tras la cirugía se desarrollen distintos tipos de complicaciones como que el apósito que está sobre el sitio de la cirugía se desplace, que se produzca una hemorragia o hinchazón excesivas, que el dolor sea tan fuerte que los medicamentos no puedan aliviarlo o que aparezcan síntomas de fiebre u alguna otra reacción al medicamento. Si presenta alguno de estos síntomas debe ponerse en contacto con su dentista de inmediato para acudir a la consulta.
Endodoncia
La endodoncia es un procedimiento odontológico que consiste en el tratamiento del sistema de conductos radiculares de un diente con el objetivo de limpiar y sellar todo el sistema de conductos sin modificar la anatomía original. Es muy importante realizar un buen diagnostico, por lo que hay que tener en cuenta los siguientes aspectos:
• Origen, intensidad y duración del dolor
• Causas principales (caries profundas, alteraciones e infecciones periodontales, fracturas y fisuras dentarias, retracciones gingivales que exponen la superficie radicular y traumatismos)
• Radiografía de diagnostico
Tras realizar un buen diagnostico los pasos a seguir son los siguientes:
• Anestesia y aislamiento absoluto del campo operatorio
• Apertura cameral
• Conductometría, donde se determina la longitud de trabajo y se permeabiliza los conductos (radiografía periapical).
• Instrumentación: es la conformación de los conductos con el uso de limas manuales o rotatorias de diversos calibres.
• Irrigación: es la limpieza del sistema de conductos con el objetivo de optimizar la desinfección del conducto radicular y prevenir una nueva infección.
• Obturación: es el sellado hermético y tridimensional del sistema de conductos. Antes de obturar, los conductos deben estar secos por lo que se usan las puntas de papel absorbentes del mismo calibre que las limas. Puede ser a traves de condensación lateral (uso de conos de gutapercha) o vertical (gutapercha fluida o caliente) radiografía final.
En general, es un tratamiento con un buen porcentaje de éxitos, pero también puede fracasar por múltiples factores. Uno de ellos es la situación de la pulpa en el momento de realizar el tratamiento. A mayor afectación de la misma, mayor es la posibilidad de fracaso del procedimiento.
• Las bipulpectomías (pulpa vital) tienen un 95% de éxito
• Las necropulpectomías (pulpa no vital) tienen un 80% de éxito
• Las reendodoncias (retratamiento de los conductos radiculares cuando el tratamiento de endodoncia inicial de un diente no ha funcionado como se esperaba) tienen un 60% de éxito.
Implantes dentales
Los implantes dentales son aditamentos que actualmente están fabricados de titanio químicamente puro y actúan como sustitutos de las raíces dentales. Creados para sustituir dientes ausentes o perdidos por cualquier causa, una vez osteointegrados dan soporte a las coronas o a las prótesis dentales para convivir de forma sana y totalmente natural con el resto de los tejidos de la boca.
El implante se sujeta al hueso por un procedimiento conocido como osteointegración, mediante el cual el organismo establece una conexión directa entre el hueso y la superficie del implante. Los procedimientos quirúrgicos del tratamiento con implantes están muy bien protocolizados y habitualmente se realizan con una molestia mínima o nula, principalmente gracias a que la gran mayoría de los casos se llevan a cabo con anestesia local. En el postoperatorio puede presentarse molestia ligera al cesar el efecto de la anestesia.
Solo en algunas personas con especial predisposición puede mostrarse inflamación de la zona y hematoma. Estos fenómenos no presentan ningún problema y son el reflejo de la reacción reparadora de los tejidos tras la intervención. Los implantes se pueden colocar acto seguido a la extracción de una pieza dental, pero depende mucho de la causa de la pérdida dentaria. Si esta se produce sin infección y con un lecho óseo sano y no alterado, es posible implementar la prótesis inmediatamente después. En cambio, si existe infección o alteraciones de la calidad o cantidad ósea, es aconsejable esperar un tiempo hasta la recuperación del lecho óseo.
Uno de los requisitos para lograr la osteointegración es la necesidad de que el proceso se produzca sin interferencias externas. Algunos de los factores que pueden perjudicar a este proceso son:
• Las infecciones: los pacientes con higiene bucal descuidada, sobre todo aquellos que sufren enfermedades periodontales (piorrea), tienen mayor riesgo de poder sufrir contaminaciones bacterianas de los implantes.
• Las cargas sobre los implantes durante la osteointegración pueden interferir con frecuencia con el proceso normal que conduce a la integración entre implante y hueso. Este riesgo es máximo en la personas son portadoras de prótesis provisionales apoyadas sobre los propios implantes o sobre la encía que recubre los implantes durante este periodo.
• Los fumadores tienen mayor riesgo de sufrir complicaciones, ya que los elementos nocivos del tabaco afectan al proceso de osteointegración.
Evitar estos factores de riesgo depende del paciente. El implantólogo le aconsejará cómo hacerlo. Por lo tanto, hay que seguir las instrucciones y acudir a las revisiones que se establezcan para el adecuado control de su caso particular.
Dependiendo de cada caso, la eliminación temporal de la prótesis durante el tratamiento será de un plazo u otro. Normalmente no hay compromiso estético o funcional, y puede que no se precise ningún tipo de prótesis provisional durante la fase de osteointegración. Sin embargo, si su caso lo requiere, se puede volver a adaptar una prótesis provisional inmediatamente, aunque se realizará solo después de haber finalizado la fase quirúrgica. Existen ocasiones en las cuales deberá permanecer durante unos días sin ningún tipo de prótesis ante el riesgo de que su uso pueda interferir con el proceso de cicatrización, favoreciendo la infección y complicaciones terapéuticas.
Los implantes dentales en su gran mayoría están fabricados con titanio quirúrgico, material que ha demostrado ser biocompatible, con la capacidad de integrarse con el hueso y con muy buena tolerancia por parte de los tejidos blandos, por lo que su rechazo por parte del organismo es improbable.
Aunque es una situación muy poco frecuente, puede suceder que el paciente pierda un implante, por lo que los protocolos terapéuticos incluyen esta posibilidad. Si el implante se pierde antes de la colocación de la prótesis, se valora la causa de la perdida y las posibles consecuencias y, si sigue siendo indicado, se vuelve a colocar un nuevo implante. No existe una edad máxima para la colocación de implantes, pues la única limitación radica en el estado de salud de la persona. En cambio, la edad mínima se determina en función de la finalización del crecimiento.
Las principales contraindicaciones para implantes dentales son todas aquellas situaciones en las que el paciente presente una enfermedad aguda, terminal o metabólica incontrolada, así como un embarazo. También se evitan los implantes cuando las expectativas son poco realistas, o cuando el paciente es fumador o alcohólico. A continuación se presenta una relación de condiciones en las que se debe realizar un implante:
• Alteraciones de la coagulación no controlados
• Pacientes con el sistema inmunológico alterado o debilitado (inmunodeprimidos)
• Artritis reumatoide
• Trastornos del metabolismo óseo, como la osteomalacia o la osteogénesis imperfecta. La osteoporosis no presenta ninguna contraindicación para la colocación de implantes.
• Hueso previamente irradiado
• Diabetes mellitus. Tanto la Diabetes grave como la juvenil (de Tipo I) se consideran un factor de riesgo, aunque la Diabetes de Tipo II controlada de forma adecuada no supone contraindicación alguna para el tratamiento con implante.
• Anticoagulantes orales: La predisposición a hemorragia en la diátesis hemorrágica, así como cualquier trastorno de coagulación sanguínea a causa de la medicación, debe considerarse como factor de riesgo en el tratamiento implantológico.
• Bruxismo
• Condiciones anatómicas desfavorables
• Periodontitis no tratada o no controlada
• Higiene bucal deficiente
Antes de colocar implantes, la cavidad bucal debe estar libre de patologías, sin placa bacteriana ni sarro, sin caries dentales activas, sin focos infecciosos. Debe poseer un tejido, mucosa y estado periodontal sanos.
En el caso de pacientes con reabsorciones óseas o calidad y densidad ósea baja, será complicado colocar implantes, ya que estos ocupan un volumen, una anchura y una altura mínimos. En estos casos puede ser necesario lleva a cabo algún injerto óseo previo para condicionar la zona a tratar.
Prótesis dental
La Prostodoncia es la rama de la odontología que se encarga de rehabilitar la función y la estética dentaria, oral y facial en un paciente mediante la restauración de dientes dañados o destruidos.
También lleva a cabo el reemplazo de dientes y volúmenes alveolares perdidos o ausentes, respetando las estructuras remanentes que aportan el mismo, mediante el uso de una serie de aparatos rehabilitadores denominados “prótesis dentales”. Existen tres tipos de prótesis según su retención: removible, fija y mixta.
Prótesis dentales removibles
Dentro de las prótesis removibles podemos encontrar la prótesis completa removible (PCR), la prótesis parcial removible (PPR) y la prótesis dental flexite.
Por una parte, la prótesis completa removible (PCR) es aquella que repone la totalidad de los dientes. En este tipo de prótesis será siempre la mucosa la que proporcione el soporte. El material utilizado para su elaboración suele ser resina (el más utilizado), porcelana o metal, debido a que tiene mayor facilidad de ajuste y a que absorbe con más eficacia las cargas oclusales, logrando preservar de forma adecuada el tejido óseo alveolar remanente.
El color se elegirá con ayuda de una guía y se acordará con el paciente el más adecuado para los dientes de su prótesis. La forma de los dientes artificiales puede ser más cuadrada, más triangular o más ovalada. Al igual que el color, esta forma se elegirá en función de diversos parámetros, como la estructura facial y el sexo, siendo recomendables formas más suaves y redondeadas en mujeres y más cuadradas y angulosas en hombres.
La prótesis completa removible se suele indicar cuando el paciente está totalmente desdentado, así como para ser usada a modo de prótesis temporal inmediata durante la cicatrización y recuperación de la mucosa oral tras una cirugía. También cuando la higiene del paciente es inadecuada para indicar tratamientos rehabilitadores fijos o sobre implantes, o cuando su economía no le permite optar por otros tipos de prótesis. Asimismo, está recomendada para enfermedades que contraindiquen una cirugía para la colocación de implantes y para cuando el soporte óseo sea insuficiente para colocar implantes.
Por otra parte, la prótesis parcial removible (PPR) es aquella indicada para pacientes parcialmente desdentados. Según su material, puede ser de resina (PPRR) o metálica (PPRM), y el color y forma se elegirán con ayuda de una guía, tal como sucedía con la prótesis completa removible (PCR). Las situaciones más comunes para recomendar una prótesis parcial removible son:
• Paciente parcialmente desdentado
• Como prótesis temporal inmediata durante la cicatrización y recuperación de la mucosa oral tras una cirugía
• Ausencia de pilares posteriores al espacio edentulo
• Brechas edentulas de gran longitud
• Pilares defectuosos para ser utilizados en tratamientos rehabilitadores fijos
• Higiene del paciente inadecuada para indicar tratamientos rehabilitadores fijos o sobre implantes
• Índice de caries excesivamente elevado
• Pacientes jóvenes en los que no se puede realizar tallado debido a las grandes cámaras palpares de sus dientes y en los que tampoco se puede colocar implantes debido a que el crecimiento no se haya completado
• Cuestiones relacionadas con la economía del paciente
• Enfermedades que contraindiquen una cirugía para colocar implantes
• Insuficiente soporte óseo para colocar implantes
Finalmente, la prótesis dental Flexite es un tipo de prótesis parcial a base de nylon, muy flexible y mucho más liviana que el acrílico. Los termoplásticos reemplazan por completo al metal y amortiguan en la masticación, son mucho más cómodos y traslucidos, por lo que se mezclan naturalmente con el tejido de la encía y no llevan ganchos. Además, este tipo de prótesis presenta ventajas a otras por su estética, ajuste, elasticidad, flexibilidad, comodidad y características hipoalergénicas.
A la hora de realizar la compostura (reparación de prótesis), puede utilizarse el mismo material o resina convencional con total garantía en ambos casos. La única desventaja que presenta este tipo de prótesis es que se puede manchar con el tabaco o con la falta de higiene.
Existen distintos tipos de Flexite:
• Esquelético hibrido con resina blanca
• Unilateral
•Esquelético con Flexite
• Parcial bilaterales
• Completas
Prótesis mixtas (PM)
Se trata de un tipo de prótesis que combina la prótesis fija con la removible. Para su sustentación en la boca utiliza como pilares las piezas dentarias. Tanto la retención como la estabilidad se consiguen, casi de forma exclusiva, con retenedores por fricción o ataches colocados en los dientes pilares. Los ganchos por fricción (ataches) son un sistema de retención alternativo que funciona con un mecanismo de machihembrado. Una de las partes, el macho o la hembra, se sitúa de forma fija en la boca y la otra está insertada en el aparato protésico. Al unirlas, por la fricción entre sus paredes coincidentes, la prótesis queda fija en la posición elegida para ella.
Tiene un elemento fijo en la boca, ya sea el macho o la hembra, aparte de un elemento removible, que será el aparato en sí. Al igual que la prótesis fija, la prótesis mixta requiere una preparación de pilares para unir su parte fija a los dientes, que incluirá tanto la superestructura protésica que los restaura como la parte del atache, que permite su unión al elemento removible de la prótesis. Este tipo de sistema se suele indicar en las siguientes circunstancias:
• Paciente parcial o totalmente desdentado
• Paciente que presenta al mismo tiempo brechas desdentadas y piezas con daños o destrucciones importantes que no puedan ser reparadas por procedimientos más conservadores.
• Cuando se busca estética, ya que mediante ataches se elimina los brazos de los retenedores que se pueden vislumbrar en el vestibular de las piezas.
• Como tratamiento coadyudante a la terapéutica periodontal ya que permite la ferulizacion de piezas enfermas. Esto garantiza un alivio de los pilares que reciben las fuerzas masticatorias de la parte removible.
• Cuando existen problemas de retención o estabilidad con los aparatos removibles.
Prótesis fija
Es un aparato rehabilitador que devuelve la función y la estética mediante la restauración de dientes dañados o destruidos, respetando las estructuras remanentes que aporta el paciente. También se emplea con el reemplazo de dientes perdidos y ausentes y posee la peculiaridad de no poder ser retirada por el propio paciente (va cementada sobre los pilares dentarios). Las prótesis fijas son fabricadas generalmente con tres tipos de materiales:
• Materiales metálicos: destaca el cromo-níquel, aunque en algunas ocasiones se recurre al cromo-cobalto (más típico de las prótesis removibles).
• Materiales cerámicos: como son las cerámicas feldespáticas, muy estéticas pero poco resistentes, o las aluminosas y circoniosas, de gran resistencia pero antiestéticas.
• Materiales acrílicos: generalmente resinas metacrilicas, termpolimerizables o autopolimerizables, o resinas compuestas. Se usan principalmente para la elaboración de prótesis de uso provisional, carillas e incrustaciones.
Coronas o fundas
La corona es un tipo de prótesis fija unitaria extracoronaria, que recubre la superficie externa de la corona clínica de un pilar dentario tallado, al cual se une por medio de cemento dental. Según el material con el que estén fabricadas pueden distinguirse:
• Corona metálica: tiene unas propiedades mecánicas excelentes, pero una estética deficiente. Ha caído en desuso debido a su mala estética, aunque se sigue empleando en odontopediatría para dientes temporales.
• Corona cerámica o jacket: logra una gran estética y una buena resistencia, aunque tiene un precio muy alto.
• Corona acrílica o de resina: tiene una resistencia muy pobre y solo se usa como prótesis provisional.
• Corona metal-cerámica: tiene una gran resistencia, una estética aceptable y un precio asumible, lo que la hace ser la más utilizada actualmente.
Carillas
Se trata de una prótesis fija unitaria extracoronaria adhesiva que consiste en una fina capa de material que se adhiere, con cemento dental, al esmalte vestibular del diente, el cual puede o no haber sido tallado para recibirla. Para la elaboración de carillas serán siempre utilizados materiales estéticos, como las resinas compuestas o las cerámicas feldespáticas.
Prótesis parcial fija o puente
Es una prótesis fija múltiple que sustituye a uno o más dientes ausentes apoyándose sobre una o más piezas pilares talladas, adyacentes a la brecha edentula, a la que se unen mediante cemento. Los puentes se elaboran con los mismos materiales que las coronas, ya sean metálicos, cerámicos, acrílicos, metal-cerámicos o metal-acrílicos.
Estética dental
La estética dental es una especialidad de la Odontología que se encarga de los problemas de salud oral que tienen relación con la armonía estética de la boca. Existen diversos tratamientos destinados a mejorar la estética dental:
Diseño de sonrisa
Se trata de un conjunto de procedimientos necesarios para lograr que los dientes tengan unas condiciones ideales de tamaño, forma y color, según la cara, personalidad y rasgos específicos de cada persona. Tipos de diseño de sonrisa:
• Diseño de sonrisa con carillas
• Diseño de sonrisa con ortodoncia
• Diseño de sonrisa no invasivo
• Remodelado de bordes dentales
• Pulido de las superficies con manchas
• Recontorneado de encías
• Profilaxis
• Blanqueamiento.
Blanqueamiento dental
El blanqueamiento dental es un tratamiento conservador no invasivo y está destinado a devolver a un diente su color y traslucidez cuando presenta manchas o pigmentaciones que afecten la estética facial. Esto se consigue mediante la utilización de sustancias químicas de aplicación extramental (blanqueamiento externo) o intradental (blanqueamiento interno), este ultimo utilizado en dientes con endodoncias o desvitalizados.
El diagnostico de la etiología de los cambios de color dental es el factor determinante para hacer uso de los agentes blanqueadores. El orden para preparar un paciente para el tratamiento debe incluir los siguientes aspectos:
• Historia clínica, el documento donde se recoge toda la información del paciente (datos personales, antecedentes, enfermedades, alergias).
• Exploración visual
• Estudio radiológico y registro fotográfico
• Consideraciones específicas del paciente, como saber cuáles son las expectativas del paciente, si tiene alergias a los productos blanqueantes o si está en proceso de embarazo y lactancia.
También es necesario conocer la etiología de las tinciones coronarias, que pueden ser congénitas, sistémicas, químicas, farmacológicas (como es el caso de la tetraciclina) metabólicas o traumáticas.
Se pueden diferenciar dos tipos de pigmentaciones: las extrínsecas y las intrínsecas. Las primeras son tinciones depositadas después de la erupción dental y pueden ser producidas por ciertos alimentos y bebidas cromógenos, como el café y el vino tinto. También pueden aparecer por el consumo del tabaco, la flora bacteriana, los enjuagues bucales con clorhexidina o algunos medicamentos y agentes industriales.
En cambio, las pigmentaciones intrínsecas son tinciones ocasionadas por un agente que penetra el diente desde su interior. Puede presentarse como resultado de defectos durante el desarrollo de la formación del esmalte y la dentina. También pueden deberse a una lesión traumática con hemorragia dental interna y pigmentaciones iatrogénicas (como las obturaciones o empastes de amalgama de plata, o los dientes con endodoncia con necrosis pulpar). El blanqueamiento será más difícil cuanto mayor sea el tiempo y la regresión del color.
La aplicación del blanqueamiento externo se puede efectuar sobre dientes vitales y no vitales. En el caso de los primeros, se aplica el agente oxidante sobre la superficie del esmalte. Existen distintas opciones para llevar a cabo este tratamiento:
• Se puede realizar en consulta, con aislamiento absoluto del campo operatorio, utilizado soluciones concentradas de peroxido de hidrogeno al 35% y peroxido de carbamida al 10 o 20%. Se puede aplicar una fuente de luz potente para acelerar la reacción química.
• Se puede realizar en casa: mediante férulas nocturnas. El blanqueamiento vital nocturno ha logrado un éxito notable, ya que en nueve de cada diez pacientes los dientes se blanquean entre dos o tres semanas.
• El blanqueamiento combinado: se realizan sesiones en la consulta con soluciones potentes y un blanqueamiento nocturno con férulas, proporcionando así un resultado muy efectivo.
En cuanto a los dientes no vitales, son aquellos sin tejido pulpar, lo que les convierte en candidatos excelentes para el blanqueamiento, ya que se elimina inmediatamente una de las principales preocupaciones, que es que el calor intenso dañe la pulpa. Además no hay sensibilidad, lo que representa otra ventaja.
El resultado depende del tipo de agente blanqueador, su concentración y la capacidad de este para alcanzar las moléculas causantes de la decoloración, la curación y el número de veces que se aplique el producto. Además, influyen otros factores como el tipo de decoloración y la edad del paciente, así como el color inicial de los dientes.
El blanqueamiento dental supone, en definitiva, una opción muy recomendable que no solo se presenta como un beneficio estético para el paciente, con un mínimo de riesgo y costo, sino que también preserva la estructura dentaria y se simplifican los procedimientos restauradores.
Periodoncia
La Periodoncia es la especialidad de la Odontología que estudia las enfermedades que afectan a los tejidos que sostienen los dientes. Entre estas enfermedades se encuentra la gingivitis, que es la inflamación de las encías. Puede estar acompañada de sangrado y molestia en los tejidos blandos debido a la acumulación de placa bacteriana a causa de una higiene inadecuada, pero se trata de una enfermedad reversible.
Sin embargo, en el caso de no tratar adecuadamente la gingivitis, esta puede derivar a la periodontitis, una enfermedad irreversible que destruye profundamente el hueso alveolar, el cemento y el ligamento periodontal que une el diente al hueso. Esta enfermedad puede ocasionar movilidad de los dientes, sensibilidad a las temperaturas debido a la exposición radicular, sangrado excesivo y molestias. Aunque no puede ser eliminada, se puede controlar, lo que mejoraría la calidad de vida del paciente.
Los tratamientos indicados para estas enfermedades son la profilaxis, el sondaje periodontal para averiguar la profundidad de la bolsa periodontal y el raspado y alisado radicular.
Aparte de las intervenciones en clínica, es de vital importancia que el paciente mantenga una minuciosa higiene bucal para evitar así que se agrave la enfermedad.
Para contribuir al control de la enfermedad es aconsejable que se realicen visitas periódicas al dentista, al menos cada seis meses.
Servicios odontológicos
completos en Yaiza, Playa Blanca